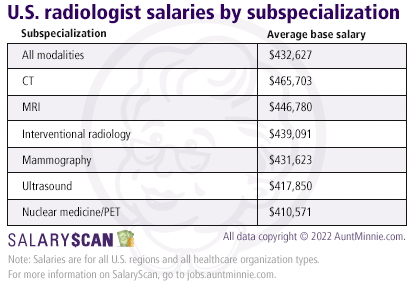
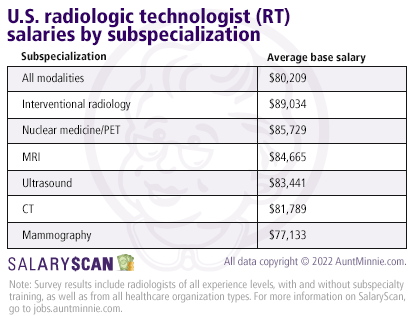
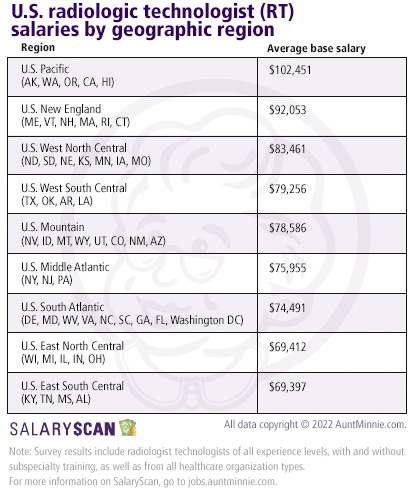
forrás: European Society of Radiology (ESR).
forrás: European Society of Radiology (ESR).
The role of radiologist in the changing world of healthcare:
a White Paper of the European Society of Radiology (ESR)
Insights Imaging 13, 100 (2022).
https://doi.org/10.1186/s13244-022-01241-4
A radiológia a kezdetek óta rendkívül sikeres és az idők során a klinikai döntéshozatal, a multidiszciplináris betegellátás kulcsfontosságú részévé vált. A radiológia megnövekedett központi szerepe veszélyeket is rejt magában, amelyek közül kiemelkedik az, hogy csak "beszállítónak" tekinthetnek bennünket, valamint annak a kockázata, hogy a növekvő munkaterhelés miatt túlterheltek leszünk és a munkával járó nyomás miatt nem tudunk kellő mértékben kapcsolatba lépni a betegekkel és az Őket beutaló klinikusokkal. Az Európai Radiológiai Társaság (ESR) igazgatótanácsa ezzel a fehér könyvvel röviden ismertetni kívánja a radiológus helyzetét a modern egészségügyi környezetben, figyelembe véve feladatainkat és hozzájárulásunkat orvosként, védelmezőként, kommunikátorként, újítóként, tudósként és oktatóként. E nyilatkozat célja, hogy összefoglalja feladatainkat és szerepeinket, segítse a radiológusokat abban, hogy eloszlassák a félreértéseket azzal kapcsolatban, hogy kik vagyunk és mit csinálunk.
- A radiológus szerepe a modern, gyorsan változó egészségügyben sokrétű és alapvető fontosságú.
- A radiológusok kulcsszerepet játszanak a betegek diagnosztizálásában, kezelésében és védelmében.
- A kutatás és az új technológiák alkalmazása révén a radiológusok nagymértékben hozzájárulnak az orvosi innovációhoz.
- A radiológia és általában az egészségügy jövője a következő generációs radiológusok minőségén, valamint a más szakterületekkel való együttműködési képességén múlik.
- A radiológiát árucikknek tekintő nézetek helytelenek és figyelmen kívül hagyják a modern radiológusok tevékenységének, jelentőségének és értékteremtésének nagy részét.
A radiológusok nem voltak ott a radiológia kezdetén. Nem voltak onkoradiológusok és nukleáris medicinát művelő orvosok sem. A röntgensugarak diagnosztikai és terápiás célú felhasználását olyan érdeklődők, gyakran orvosok, sebészek és fizikusok kezdték el, akik látták az ionizáló sugárzás újonnan felfedezett potenciális értékét. Néhány évtizedbe telt, amíg a radiológia és a sugárterápia (valamint később a nukleáris medicina) önálló, más tudományágaktól elkülönülő szakterületként alakult ki. Kezdetben a radiológia egyetlen szakterület volt és minden hozzáértő radiológustól elvárták, hogy ismerje annak minden alkalmazását. A tudás és a képességek bővülésével a radiológián belül is kezdtek kialakulni specialitások; az egész terület túl széles lett ahhoz, hogy egyetlen személy elsajátítsa. Világossá vált, hogy a kizárólag az adott területen dolgozó orvosok magas szintű tudásának és szolgáltatásnyújtásának előnyei egyértelműek.
Az elmúlt 30 év során a radiológia központi szerepe a betegellátásban, valamint a radiológia (azonnali és hosszú távú) hatása az egészségügyben több tényező hatására jelentősen megnőtt. A két legfontosabb tényező az információ digitalizálása és az adatátvitel sebessége. A PACS előtti korszakban a kép előállítása és a leletezés viszonylag lassú analóg folyamat volt; nem volt ritka, hogy napok teltek el egy beteg CT-vizsgálatának elvégzése és a vizsgálatról készült lelet leírása és a beutalónak való továbbítása között. A diagnózis felállításához nagyobb mértékben kellett támaszkodni a klinikai vizsgálatra és a kórtörténet felvételére, mint manapság.
Az egyszeletes CT korszakában a technika teljesítménye korlátozott volt, gyakran szeletek közötti hézagokkal és korlátozott felbontással. Az 1990-es évektől kezdődő időszak megszüntette a gyors információátvitel és a keresztmetszeti képalkotás ezen korlátait. A PACS és a hangfelismerő rendszerek megjelenésével a leletek gyakran a vizsgálat befejezését követő perceken belül rendelkezésre álltak. A gyors többszeletes CT [és más fejlesztések, nem utolsósorban a mágneses rezonanciás képalkotás (MRI)] óriási előrelépést eredményezett a keresztmetszeti képalkotás térbeli és időbeli felbontásában. Ezek a fejlesztések a radiológia betegellátásban való részvételének "aranykorát" hozták el: a multidiszciplináris döntéshozatal az ellátás standardjává vált, a radiológia pedig a team-alapú tevékenység középpontjába került.
Tehát, eszközeink és készségeink növekvő hatalmával, valamint a hozzáadott értékre való fokozott támaszkodással vajon fényes jövő vár szakterületünkre? Nem feltétlenül. Bizonyos szempontból saját sikerünk áldozatává váltunk. Bizonyára sok tekintetben a képalkotás sok klinikai vizsgálatot és értékelést helyettesített; a képalkotást gyakran már az akut körülmények között is kérik, elvégzik és értelmezik, mielőtt a betegeket teljes mértékben klinikailag értékelnék és a képalkotási leletek gyakran kiszorítják a klinikai ítéleteket. Nagymértékben támaszkodnak a véleményünkre, de ez azt eredményezte, hogy gyakran fenntarthatatlan igény mutatkozik a vizsgálatok és azonnali leletek növekvő számára. Fennáll a veszélye annak, hogy nagyszámú kimeneti eredmény (lelet) arctalan szállítóivá válunk, akik a munkaállomásokhoz kötve, amelyek folyamatosan újabb és újabb munkával bombáznak minket, a beutaló kollégáktól és betegektől elrejtőzve, pulzáló leletkészítő gépezetekké válunk. A hozzájárulásunkat gyakran az elvégzett munka mennyiségével, a jelentett leletek számával mérik, nem pedig a munkánk hatásával. Ezek a tendenciák egészségtelenek és veszélyesek betegeink és szakmánk számára. Ezen igények ismeretében aligha meglepő, hogy egy nemrégiben készült Medscape-felmérés szerint a radiológusok 47%-a szenved kiégéstől (lsd.: https://radiologia.blog.hu/2021/12/28/radiologusi_statisztikak). Mindezekre tekintettel az Európai Radiológus Társaság (ESR) igazgatótanácsa ezzel a dokumentummal szeretné összefoglalni a radiológus megfelelő szerepét a modern, gyorsan változó egészségügyben.
A radiológus mint orvos
A radiológusok klinikai orvosok, akik ugyanúgy képzettek a szakterületünkön, mint bármely más szakorvos, speciális szakértelemmel, amely nem jelenti klinikai tudásunk és értékünk korlátozását. Furcsának tűnik, hogy ezt ki kell mondanunk (és folyamatosan hangsúlyoznunk kell), de a képalkotás iránti növekvő kereslet ahhoz vezethet, hogy a radiológusokat túlterheli a munka, ami azzal a veszéllyel jár, hogy mások elfelejtik a klinikai tudásunkat és képességeinket.
Elsődleges klinikai szerepünk a betegek diagnosztizálása és kezelése. Az intervenciós radiológia olyan terület, amely aktív, személyes kezelés így az intervenciós radiológusok láthatóak a klinikai kollégák és a betegek számára. Ez a láthatóság kevésbé automatikus azon radiológusok esetében, akiknek munkája túlnyomórészt diagnosztikai jellegű. A radiológia képességeinek bővülésével a kezelési döntések egyre inkább a képalkotó eljárások eredményeitől függenek. A radiológus szerepe fokozatosan eltolódott a képalkotó leletek távoli jelentésétől, a multidiszciplináris csoportok többi tagjával egyenrangú közreműködővé vált, különösen a terápiás út kezdetén, lehetővé téve a radiológusok számára, hogy központibb szerepet töltsenek be a klinikákon, nagyobb láthatósággal a beutaló kollégák és betegek számára. Ez az elmozdulás megköveteli, hogy a radiológusok teljes körű ismeretekkel rendelkezzenek az általunk kezelt betegségekről, a releváns klinikai kérdésekről és a képalkotó leleteknek a kezelés megválasztására és az eredményre gyakorolt hatásáról. A radiológusok ezért időt és figyelmet fordítanak a kezelési lehetőségek fejlődésének megértésére, valamint a beutaló kollégákkal való fokozott kommunikációra, hogy a radiológián kívüli orvosi területeken is naprakészen tartsák ismereteiket. Azáltal, hogy képalkotási képességeinket a betegség klinikai kezelésének megértésével kombináljuk, mi, radiológusok jelentős értéket adunk a betegellátáshoz. Ezenkívül hozzájárulunk a betegségek kialakulásának megelőzéséhez; számos szűrőprogram (pl. emlőrák, vastagbélrák, tüdőrák) nagymértékben támaszkodik a preklinikai betegségek jelenlétének vagy hiányának képalkotáson alapuló meghatározására és a radiológusok központi szerepet játszanak ezekben a programokban.
Ezeket, valamint a radiológusok számos más, az egészségügyi ellátáshoz való értékteremtő hozzájárulását részletesebben tárgyalja az ESR számos, az értékalapú radiológia növekvő mozgalmát feltáró kiadványa (lsd.: Radiológia az értékalapú egészségügy korszakában, Értékalapú radiológia: mit tesz az ESR és mit kellene tennünk a jövőben?).
A radiológus mint védelmező
A radiológusoknak és a személyzetnek kulcsszerepe van a betegbiztonság biztosításában és fokozásában. Ennek alapvető eleme a betegek védelme a túlzott, indokolatlan vagy nem megfelelő ionizáló sugárterheléstől. Létfontosságú, hogy a beteg orvosi sugárterhelését mindig gondosan átgondoltan, a megfelelő indikációt követően és csak akkor végezzük, ha az ilyen sugárterhelés a szükséges információk megszerzésének legjobb eszköze. Mindig mérlegelni kell alternatív, nem ionizáló sugárzáson alapuló képalkotási módokat (vagy más, ártalmatlan vizsgálatokat). A radiológusok központi szerepet játszanak ebben. Ha az ionizáló sugárzás alkalmazása indokolt, a leadott dózis korlátozása a radiológusok és a radiográfusok közötti szoros együttműködéstől, valamint olyan eszközök használatától függ, mint pl. a dózisreferenciaszintek és az optimalizált protokollok. A képalkotó vizsgálatok megválasztását protokolloknak, iránymutatásoknak és a beutaló Kollégák oktatásával kell megalapozni; ennek nagy része elérhető a döntéstámogató eszközök, például az ESR iGuide vizsgálatkérő folyamatba történő beépítésével.
A betegbiztonságnak számos más aspektusa is van, amely végső soron a radiológusok és a radiográfusok felelőssége, beleértve a képalkotás optimalizálásával, a kontrasztanyag-használattal, a fertőzések megelőzésével, a betegkezeléssel, a tájékozott beleegyezéssel, az eredmények közlésével stb. kapcsolatos kérdéseket.
A betegek egyre inkább képessé válnak arra, hogy aktív szerepet játsszanak az ellátásukban, felváltva a paternalizmus és a passzivitás régebbi elképzeléseit; ez nagyon helyénvaló és üdvözlendő fejlemény. Radiológusokként szószólóként, információközvetítőként és a betegek közvetlen ellátójaként járunk el. Szolgáltatásaink megtervezése és nyújtása során megtesszük a szükséges erőfeszítéseket a betegek igényeinek és kívánságainak megértésére.
A huszonegyedik század radiológusának is felelőssége, hogy munkája során figyelembe vegye a környezetvédelmet. A képalkotó gépek, a PACS-munkaállomások és az eldobható berendezések mind szén-dioxidban és hulladékban kifejezett költséggel járnak. Fontos társadalmi szerepünk van e hatások mérésében és csökkentésében, miközben fenntartjuk a betegellátást. A radiológusoknak sürgősen be kell vezetniük és elő kell mozdítaniuk a fenntartható munkavégzés minden lehetséges eszközét.
A radiológus mint kommunikátor
A radiológus mint kommunikátor szerepe gyakran alulértékelt vagy alulhangsúlyozott, pedig ez az egyik legfontosabb láncszem a betegellátásban való részvételünkben. A diagnosztikus radiológus munkája bizonyos mértékig úgy foglalható össze, hogy a képalkotó vizsgálatok által szolgáltatott nagy mennyiségű adatból kiszűrje a releváns információkat, ezeket az információkat értelmezze a klinikailag releváns patológiák azonosítása érdekében, ezekből az elváltozásokból diagnosztikus és prognosztikai jelentést/leletet készítsen és végül ezt a leletet és annak klinikai információit közölje a beutalóval (és egyre inkább közvetlenül a beteggel). A radiológusok feladata nem egyszerűen a leletek készítése; ezeknek világosnak, egyértelműnek (ahol lehetséges), strukturáltnak és hatékonyan kommunikálhatónak kell lenniük a címzettek felé. A radiológiai lelet megértését és elfogadását a beutaló által a szoros munkakapcsolat fokozza, ami elveszhet, ha a leletet árucikként kezelik, függetlenül annak forrásától (különösen, ha túlzottan támaszkodnak a teleradiológiai jelentésekre). Időt és figyelmet fordítunk arra, hogy leendő kollégáinkat kommunikációs készségekben képezzük és támogatni kell őket idővel és forrásokkal, hogy munkánk során betölthessük ezt a kommunikációs funkciót. Biztosítjuk, hogy leleteink ne egyszerűen a talált elváltozások felsorolásai legyenek, tekintet nélkül a relevanciára vagy a fontosságra, hanem inkább cselekvőképesek és gyakorlatiasak legyenek, hogy pozitívan járuljanak hozzá a betegellátáshoz és -kezeléshez. A multidiszciplináris tevékenység előkészítésére és lefolytatására szánt idő elkülönítése elengedhetetlen a gyakran összetett információk egyértelmű kommunikációjának biztosításához. A váratlan, sürgős vagy kritikus leletek gyors, nyomon követhető és ellenőrizhető közlésére szolgáló eszközök biztosítása minden jól megtervezett radiológiai rendszer szerves részét kell, hogy képezze.
A betegekkel való közvetlen kommunikációt - nagyon helyesen - egyre inkább azok keresik, akiknek szolgáltatásainkat nyújtjuk. A korábbi ellátási modellek, amelyekben a képalkotó leletek a radiológus és a beutaló között kerültek közlésre, és a kezelési döntések meghozatalára és végrehajtására úgy került sor, hogy a beteg passzív résztvevője volt a döntéshozatali folyamatnak, a legtöbb beteg számára már nem elfogadhatóak, és nem is megfelelőek. A betegközpontú ellátás feltételezi a beteg bevonását minden fontos döntésbe; ez a bevonás csak akkor értelmezhető, ha a betegeket teljes körűen tájékoztatják a lényeges információkról, beleértve a radiológiai leleteket is. Radiológusként alkalmazkodunk a betegek elvárásaihoz, hogy közvetlenül velünk beszéljék meg az eljárásokat és a leleteket; a radiológusok "az orvosok orvosa" korszaka, amely távol áll a közvetlen betegkapcsolattól, már a múlté. Munkamódszereink alkalmazkodnak a betegek fokozódó közvetlen bevonásához, akár szemtől szemben, akár digitális jelentéseinken keresztül, amelyet a laikusok kommunikációját javító eszközökkel lehet fokozni a betegportálokon keresztül; ennek a növekvő elvárásnak való megfelelés mind a betegek, mind a radiológusok életét javítja, és jelentős értéket ad az általunk nyújtott szolgáltatásokhoz.
Kommunikációs felelősségünk kiterjed a beutaló kollégák, a betegek, a közvélemény és a politikai döntéshozók felvilágosítására is arról, hogy sok tevékenységünk eredendően bizonytalan természetű. Megértjük eszközeink (és néha az általunk használt eszközök) tökéletlenségét, de a nyilvánosság tagjai vagy a kommentátorok gyakran úgy ítélik meg, hogy a radiológus nem helyes diagnózist állít fel, vagy nem pontosan érti vagy értelmezi a kóros leleteket, ami hanyagságnak vagy rossz teljesítménynek minősül. Ahogy Osler 1904-ben írta: "Az ítélőképességben elkövetett hibáknak elő kell fordulniuk egy olyan művészet gyakorlása során, amely nagyrészt a valószínűségek kiegyensúlyozásából áll". A radiológusok által vezetett közoktatásra van szükség, hogy elmagyarázzuk a "radiológiai hiba" elkerülhetetlen természetét és a minimalizálására tett erőfeszítéseinket, miközben hangsúlyozzuk a gondos radiológiai gyakorlat nagy előnyeit a betegek és a társadalom számára.
A radiológus mint újító és tudós
Mi radiológusok már most is nagymértékben hozzájárulunk az innovációhoz a kutatás révén; szokatlan az olyan új kezelés vagy gyógyszer, amelynek értékének megállapításához nem kell képalkotó vizsgálatot végezni klinikai vizsgálatokban. Az új és gyorsan fejlődő digitális és informatikai alapú technológiák új lehetőségeket kínálnak a radiológusok számára, hogy ne csak hozzájáruljanak a kutatáshoz, hanem vezető szerepet is töltsenek be. Lelkesen fogadjuk a lehetőségeket, hogy együttműködjünk más érdekeltekkel, köztük ipari partnerekkel az EU és más források által finanszírozott kutatásokban, többek között a mesterséges intelligencia, a nem invazív rákszűrési módszerek fejlesztése, a képvezérelt sebészet, a sugárterápia és az intervenciós radiológiai technológia klinikai eredményeinek értékelése terén. A modern diagnosztikai technológiák ígéretes biomarkereket generálnak, amelyek nemcsak képalkotásból, hanem genomikai, szövet- és vérelemzésből is származnak. Az újonnan megjelenő mesterséges intelligencia-alkalmazások lehetőséget kínálnak e biomarkerek integrálására, hogy pontos előrejelző modelleket dolgozzanak ki a kimenetelre vonatkozóan, amelyek fellendítik a személyre szabott orvoslást. Az ilyen típusú integrált diagnosztika egyrészt egy izgalmas és gyorsan fejlődő új kutatási terület, amelyet nekünk, diagnosztáknak lehetőségünk lesz vezetni és irányítani,. Az érdeklődő egyének által végzett kutatásokat finanszírozni és támogatni kell; ha minden erőforrást a szolgáltatások nyújtására összpontosítunk, az azt jelenti, hogy a szolgáltatások nyújtása soha nem fog változni, javulni vagy fejlődni. Mint minden tudományágban, a radiológiában (és minden orvosi szakterületen) a kutatás elengedhetetlen a színvonal fenntartásához és javításához. Kötelességünk mentorálni és támogatni azokat, akik a radiológiában kívánnak tudományos karriert befutni és ez végső soron mindannyiunk javát szolgálja. Orvosi ismereteink és készségeink mellett a kutatásba egy létfontosságú etikai perspektívát is be tudunk vinni, ötvözve a védelmező és az újító szerepünket. Ennek óriási jelentősége lesz a mesterséges intelligencia orvosi gyakorlatba való integrálásában.
A radiológus mint tanár
A hippokratészi eskü, az újonnan végzett orvosok által elfogadott gyakorlati alapelvek hagyományos alapja, arra kötelez minket, hogy tanítsuk utódainkat. Minden orvosnak kötelessége időt és energiát fordítani tudásunk átadására; ezt a feladatot a munkánk során biztosítani kell, és idővel és forrásokkal kell támogatni. Minden lehetőséget meg kell ragadnunk a tanításra, hogy átadjuk tudásunkat az orvostanhallgatóknak, a radiológus gyakornokoknak, valamint más szakterületek és más szakmák munkatársainak. A radiológia jövője a következő generáció radiológusainak minőségén múlik, valamint azon, hogy képesek vagyunk-e más szakterületekkel együttműködni. A radiológia megismertetése az orvostanhallgatókkal, szakmánk fontosságának lelkes bemutatása és a radiológus mint diagnosztikus, beavatkozó és innovatív tudós szerepének hangsúlyozása a modern orvoslásban rendkívül fontos a jövő motivált orvosainak vonzása érdekében. Az ESR kidolgozta és folyamatosan frissíti a radiológia alapképzésre, a szakorvosképzés alatti oktatásra és a szubspecializációra vonatkozó irányelveket és ajánlásokat tartalmazó képzési tanterveket (lsd.: https://www.myesr.org/education).
A radiológia egyre növekvő szubspecializációja kívánatos fejlemény, amely lehetővé teszi számunkra, hogy szakterületünk egyes aspektusaiban mélyebb ismereteket és tapasztalatokat használjunk fel a jobb ellátás szolgálatában. Ez egyre inkább lehetséges, még a kisebb osztályokon is, mivel az egészségügyi adatok növekvő digitalizálásával az egyre szélesebb körű radiológiai hálózatokban való munkavégzés (teleradiológia) gyakorlati előnyökkel jár. A radiológusok kívánatosnak tartják a szubspecializációt, amely a betegek és a beutaló orvosok számára is előnyös és amelyet a megfelelő oktatási lehetőségek finanszírozásával kell támogatni.
Ugyanígy el kell fogadnunk, hogy idővel a fiatalabb, élesebb látásmódú kollégák tudás, képességek és az új technológiák megértése terén felülmúlnak majd bennünket. Át kell adnunk azt a tudást, amit tudunk, és méltóságteljesen félre kell állnunk, hogy másoknak engedjük a ragyogást, amikor a mi időnk lejárt.
A modern radiológus munkája összetett és sokrétű.
Sok nem radiológus úgy tekint ránk, mint a képalkotó leletek szolgáltatóira, akik némileg eltávolodnak a közvetlen betegellátástól és interakcióktól. Van némi igazság ebben a jellemzésben és ez a munkánk egyik fő aspektusa. Ugyanakkor nekünk magunknak is el kell ismernünk (és másoknak is el kell ismerniük), hogy központi szerepet játszunk a betegellátásban és hogy feladatainknak olyan fontos aspektusai vannak, amelyek a képértelmezés közvetlen biztosításán túlmutatnak.
Minden alkalmat meg kell ragadnunk arra, hogy mások előtt is hangsúlyozzuk hozzájárulásunk széleskörűségét és időt, figyelmet, erőforrásokat kell fordítanunk szerepünk azon aspektusaira, amelyek a hagyományos feladatokon kívül esnek.
A betegellátásban betöltött kulcsszerepünket csak akkor tudjuk fenntartani és fejleszteni, ha nem hagyjuk, hogy egyfeladatú automatákként beskatulyázzanak bennünket.



 forrás: European Society of Radiology (ESR).
forrás: European Society of Radiology (ESR).