Optimizing Radiography Utilization:
Optimizing Radiography Utilization:
Multidisciplinary Expert Consensus Recommendations
Endorsed by the Society of Academic Bone Radiologists, Society of Skeletal Radiology, American Society of Emergency Radiology, Orthopaedic Trauma Association, American Academy of Emergency Medicine, and American Rhinologic Society
Eddy D. Zandee van Rilland et al
Radiology 2026; 319(2):e25230
https://doi.org/10.1148/radiol.252309
A röntgenvizsgálat számos betegség esetében kiváló első vonalbeli képalkotó eljárás, ugyanakkor bizonyos, alacsony diagnosztikai értékű anatómiai területek esetében nem áll rendelkezésre elegendő bizonyítékon alapuló klinikai iránymutatás a röntgenvizsgálatok indikációjára vonatkozóan. E probléma megoldása érdekében egy háromfordulós, módosított Delphi-konszenzusos vizsgálatot hajtottak végre egy multidiszciplináris, több intézményt felölelő szakértői testület bevonásával, hogy meghatározzák a röntgenvizsgálat megfelelő alkalmazását 12, gyakran alacsony diagnosztikai értékű anatómiai területen. A szakértői panel 34 szubszpecializált oktatóból állt (16 radiológus, 9 sürgősségi orvos, 4 ortopéd sebész és 5 fül-orr-gégész sebész) 21 egyetemi központból. 12 anatómiai területet értékelték: borda, lapocka, keresztcsont, farokcsont, szegycsont, sternoclavicularis ízület, orrcsont, állkapocs, arccsontok, orrmelléküregek, nyaki lágyrészek és koponya. Három adatbázisban strukturált irodalomáttekintést végeztek, hogy felmérjék a röntgenvizsgálat alkalmazását és diagnosztikai jellemzőit az egyes anatómiai területeken. A csapatok konszenzusos nyilatkozatokat és azokat alátámasztó szövegeket fogalmaztak meg a saját területükre vonatkozóan, majd ezeket a nyilatkozatokat benyújtották a testületnek, amely többszöri, névtelen szavazási fordulón keresztül bírálta el őket. Az összes 58 benyújtott nyilatkozat a 3. forduló végére konszenzust ért el, és hat jelentős amerikai orvosi társaság is jóváhagyta azokat. Ez a tanulmány egy multidiszciplináris és intézményközi megfontolási folyamaton keresztül szakértői konszenzusos ajánlásokat fogalmazott meg a röntgenvizsgálat megfelelő alkalmazására vonatkozóan 12 anatómiai területen.
Az ajánlások összefoglalása
Borda
A bordaröntgenfelvételek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumákra és a daganatokra összpontosítanak.
Sérülések
Számos tanulmány kimutatta, hogy a kezelési döntéseket szinte soha nem befolyásolja a röntgenfelvételeken látható bordatörések jelenléte. Az erős erőátvitelből eredő nagy energiájú sérülések esetén (pl. nagy sebességű gépjármű-ütközés, magasból való lezuhanás, súlyos tompa ütés) a bordatöréseket gyakran a mellkas és a has életveszélyes sérüléseinek vizsgálata során észlelik. A CT lehetővé teszi az életveszélyes belső sérülések és a bordatörések egyidejű diagnosztizálását, beleértve a szomszédos bordatöréseket is. A szükséges sebészeti beavatkozások egyre inkább a háromdimenziós CT-képek átalakítására támaszkodnak, amelyek megfelelőek és felváltják a röntgenfelvételek használatát.
Alacsonyabb energiájú, tompa mellkasi traumák vagy köhögés okozta mellkasi fájdalom esetén a kilégzési frontális mellkasröntgenfelvétel jobban kimutatja a pneumothorax jelenlétét, mint a bordaröntgenfelvételek. Általában a bordatörések jelenléte nem változtatja meg a kezelést olyan alacsony energiájú traumák esetén, amelyek kis vagy ismétlődő erőátvitelből származnak (pl. földszinti esés, kisebb tompa ütés, ismétlődő terhelés vagy túlterhelés).
Daganat
Általában a CT-vizsgálatot javasolják elsődleges képalkotó eljárásként a bordadaganat gyanúja esetén. A bordák röntgenfelvételei kiegészítő vizsgálatként szolgálhatnak rendellenes radionuklid-felvétel esetén. Konkrétan, csontáttétek gyanúja és rendellenes radioaktív nyomjelző felvétel esetén több szomszédos bordánál a röntgenfelvételek gyakran megerősíthetik a gyógyuló törések jelenlétét. Ha azonban áttétek gyanúja merül fel, a CT a preferált képalkotó módszer. Ezenkívül bordaröntgenfelvételeket készítenek a csontváz vizsgálat részeként olyan betegeknél, akiknél jelentőségét tekintve meghatározhatatlan monoklonális gammopátia áll fenn, amennyiben teljes testű CT vagy MRI nem áll rendelkezésre.
Lapocka
A lapocka röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumákra és a daganatokra összpontosítanak.
Sérülés
Tompa sérülések esetén retrospektív vizsgálatok igazolták, hogy a lapockatörések felismerése és jellemzése tekintetében a CT-vizsgálat hatékonyabb a röntgenfelvételeknél. A kifejezetten a lapockára készített röntgenfelvételek hasznosságát sürgősségi helyzetben nem igazolták. A törések osztályozása, beleértve a glenoid, a lapockacsont, az acromion és a coracoid érintettségének azonosítását, inkább a rutin vállröntgenfelvételeken vagy CT-vizsgálatokon alapul, mint a speciális lapockaröntgenfelvételeken.
A járóbeteg-ellátásban kezelt, alacsony energiájú traumát szenvedett és lapocka körüli fájdalommal küzdő betegek esetében a váll röntgenfelvételei átfogóbb értékelést nyújtanak, mint a lapocka röntgenfelvételei. Ismert lapockatörések utánkövetéséhez általában standard vállfelvételeket (pl. elülső-hátsó belső rotáció, külső rotáció, oldalsó „Y” felvétel) használnak; azonban a speciális lapockaröntgenfelvételek nem bizonyultak alacsonyabb színvonalúnak, és a traumatológus preferenciája és a helyi gyakorlat alapján választhatók. A röntgenfelvételeknek szerepük lehet a posztoperatív ellátásban, például a lapocka rögzítőeszközeinek és a szövődmények értékelésében, bár kevés olyan tanulmány létezik, amely a röntgenfelvételt a keresztmetszeti képalkotó vizsgálatokkal hasonlítja össze.
Neoplazma
A röntgenfelvételt általában alapvizsgálatként végzik el a lapocka neoplazma gyanúja esetén, a jelentett pontosság akár 63% is lehet. A CT és az MRI azonban általában pontosabb információt nyújt, ezért ezeket ajánlják a neoplazmák jellemzésére.
Keresztcsont és farokcsont
A keresztcsont és a farokcsont röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumára, a daganatos elváltozásokra és a fertőzésekre összpontosítanak.
Trauma
A keresztcsonttörések esetében a keresztcsont-specifikus röntgenfelvételeket a medencei röntgenfelvételekkel összehasonlító adatok szűkösek. Sok sebésznél a medence be- és kimeneti felvételeit mára hatékonyan felváltotta a traumás CT. Általános konszenzus van arról, hogy a CT rutinszerűen alkalmas a keresztcsonttörések pontos diagnosztizálására és osztályozására traumás esetekben. Míg az MRI bizonyos akut keresztcsonttöréseket jobban megjeleníthet, a CT továbbra is az előnyben részesített kezdeti keresztmetszeti képalkotó vizsgálat akut tompa traumák esetén, és rendkívül pontos az akut csontos medencei sérülések kimutatásában.
Alacsony energiájú traumák vagy ismétlődő mikrotraumák esetén a keresztcsonttörések gyakran nem diszlokáltak, és röntgenfelvétellel nem diagnosztizálhatók pontosan. A keresztcsonttörések röntgenfelvételes diagnosztikai érzékenysége alacsony (pl. 10–40%). A keresztcsonti törések gyakori képalkotó módszereinek összehasonlításakor a röntgenvizsgálat diagnosztikai érzékenysége (29%) jóval alacsonyabb, mint a CT-é (94%) és az MRI-é (100%). A CT-t általában akkor végzik el, ha a keresztmetszeti képalkotási eredmények gyors rendelkezésre állása prioritást élvez, ha a betegnél ellenjavallat áll fenn az MRI-re, vagy ha háromdimenziós rekonstrukciókat használó műtéti előkészítésre van szükség. Az MRI-t ajánlják a stressztörések kimutatására szolgáló legpontosabb és legérzékenyebb képalkotó vizsgálatként.
A sürgősségi osztályon farokcsont-sérülés vagy akut farokcsontfájdalom miatt vizsgált betegek esetében a keresztcsont és a farokcsont röntgenfelvételeinek értéke korlátozott. Javasolt, hogy ezeket a röntgenfelvételeket szüntessék meg a sürgősségi osztályok gyakorlatában, és a kezelési döntéseket ehelyett klinikai paraméterek alapján hozzák meg. Ha a konzervatív kezelés nem jár sikerrel, szükség lehet további képalkotó vizsgálatokra, például röntgenfelvételre vagy keresztmetszeti képalkotásra.
Tartós coccydynia esetén általában a röntgenfelvétel a választott kezdeti képalkotó vizsgálat, bár a szakirodalomban ellentmondásos nézetek találhatók a képalkotás szerepéről. A farokcsont statikus röntgenfelvételei nem mindig adnak egyértelmű eredményt; ezért egyes szakértők „dinamikus” röntgenfelvételeket javasolnak (azaz oldalirányú álló és ülő felvételeket). Bizonyos betegek esetében a szakértők fontolóra vehetik a CT vagy MRI vizsgálatot, különösen atipikus tünetek esetén vagy a műtét előtti vizsgálat során.
Daganatok és fertőzések
A keresztcsont és a farokcsont daganatai és fertőzései esetén az MRI-t javasolják a legérzékenyebb képalkotó vizsgálatként. Az MRI különösen hasznos ezeknek az állapotoknak a helyi kiterjedésének meghatározásában, főként a csontvelőben és a szomszédos lágyrészekben. Ezenkívül a CT kiegészítheti az MRI-t a daganat vagy fertőzés pontos diagnózisának felállításában. A CT különösen hasznos lehet a kortikális integritás, a tumor mátrix (pl. chondroid mátrix), a csonthártya-reakció, a rendellenes gázok és bizonyos idegen testek értékelésében.
A keresztcsonti és farokcsonti osteomyelitis gyakran társul a csontot érintő mély (IV. stádiumú) fekélyekkel. Medencei nyomásfekélyben szenvedő betegek esetében a röntgenfelvételek érzékenysége 18–68%, specifitása pedig 43–100%. Az osteomyelitis kimutatásához általában a keresztmetszeti képalkotást részesítik előnyben. Az MRI-t általában érzékenynek (92–94%), de nem specifikusnak (specifitás: 9–22%) tartják. A CT érzékenysége alacsony (11–67%), de specifitása valamivel magasabb (56–90%). Mind az MRI, mind a CT segíthet a folyadékgyülemek (pl. tályogok) vagy a csatornák jelenlétének azonosításában. Ezenkívül az MRI a műtéti debridement előtt is hasznos lehet a duralis ectasia vagy a spina bifida occulta értékeléséhez.
Sternum
A szegycsont röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumára, a rögzítőeszközökre, a fertőzésekre és a daganatokra összpontosítanak.
Trauma
A szegycsont röntgenfelvételeinek vizualizációja korlátozott a szegycsont vékony kérgének, alacsony ásványianyag-tartalmának, valamint a bordák, a gerinc és a mediastinum átfedése miatt. Azok a rendellenességek, amelyek nem érintik a szegycsont teljes szélességét, nem feltétlenül láthatók. Korábbi tanulmányok alacsony érzékenységet (33%–70%) jelentettek a szegycsont röntgenfelvételeinek rendellenességek, köztük törések kimutatásában. A legtöbb szegycsonttörést csak CT-vizsgálattal lehet kimutatni, és általában klinikailag jelentéktelennek tekintik, alacsony mortalitással. Az ACR tompa mellkasi trauma és nem traumás mellkasfali fájdalom vonatkozásában megállapított megfelelőségi kritériumai nem tartalmaznak ajánlásokat a szegycsont röntgenfelvételeire vonatkozóan. A mellkas CT-vizsgálata indokolt lehet súlyos, tompa mellkasi traumák esetén, különösen ha fennáll a mögöttes aorta vagy más nagy erek érkárosodásának gyanúja. Továbbá a CT-t alkalmazó, módosított AO/OTA (Arbeitsgemeinschaft für Osteosynthesefragen/Orthopaedic Trauma Association) szegycsonttörés-osztályozás alátámasztja a CT hasznosságát a szegycsonttörések felismerésében és jellemzésében.
Az ultrahangvizsgálatnak is lehet szerepe a szegycsont-trauma esetén, mivel magas érzékenységgel (91%) képes felismerni a szegycsonttöréseket.
Műtéti implantátumok
A szegycsont implantátumokat – ideértve a szternotómiai drótokat és rögzítő eszközöket is – általában mellkasröntgennel vagy CT-vel vizsgálják. Összességében nem áll rendelkezésre elegendő bizonyíték a szegycsont-röntgenfelvételek hasznosságára a szegycsont implantátumok rendellenességeinek felismerése tekintetében.
Fertőzés
A CT hasznos a szegycsont sebfertőzések, beleértve az osteomyelitiszt és a szegycsont-implantátumok fertőzéseit, értékelésében, a jelentett érzékenysége 91–93%, a specifitása pedig 85–97%. Hasonlóképpen, az MRI a röntgenfelvételnél hatékonyabb a szegycsont osteomyelitisz kimutatásában.
Neoplazma
A röntgenfelvételek a mellkasfal tumorának értékelésére szolgáló kezdeti vizsgálatként készíthetők, és hasznosak lehetnek a tumor mátrixának azonosításában. Hatékonyságuk azonban korlátozott a lapos csontok tumorainak értékelésében, különösen akkor, ha a lézió kicsi, vagy fennáll a mellkasi terjedés gyanúja. Ezért a szegycsont-léziók értékelésére a CT vagy az MRI a választandó vizsgálati módszer.
Sternoclavicularis (SC) -ízület
Az SC-ízületi röntgenfelvételek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumára, az ízületi betegségekre és a fertőzésekre összpontosítanak.
Trauma
A röntgenfelvételek nem feltétlenül mutatják ki az SC-ízületi ficamokat, ezért az SC-ízületi sérülések értékeléséhez és a kapcsolódó szövődmények azonosításához CT-vizsgálat ajánlott.
Arthropathia
Az SC-ízületi artropátia röntgenológiai leletei, mint például az osteophyták, az eróziók, a subchondralis sclerosis és az ízületi rés szűkülése, ritkán azonosíthatók, mivel a röntgenvizsgálat érzékenysége az SC-ízületet érintő ízületi gyulladásos állapotok kimutatásában gyenge. Ehelyett általában CT- vagy MRI-vizsgálatra van szükség a pontosabb képalkotó értékeléshez.
Fertőzés
A SC-ízület területén előforduló csontvelőgyulladásos esetek mindössze 20%-ában figyelhető meg rendellenes röntgenológiai eltérés a tünetek megjelenésétől számított 2. héten. Ez alátámasztja, hogy a röntgenvizsgálat korlátozottan alkalmas a SC-ízület állapotának felmérésére. Fertőzés esetén a csont-ízületi és ízület körüli struktúrák vizsgálatához, valamint a fertőzés jelenlétének és kiterjedésének megállapításához a CT- vagy MRI-vizsgálat a preferált módszer.
Orrcsont
Az orrcsont röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumákra és az idegen testekre összpontosítanak.
Trauma
Számos tanulmány kimutatta, hogy az akut orrtrauma esetén a röntgenfelvételek nem ajánlottak alacsony hasznosságuk és magas hamis pozitív arányuk miatt; ennek ellenére gyakran túlzottan alkalmazzák őket erre a javallatra. Az orrcsonttörések megfelelően diagnosztizálhatók a nyomásérzékenység, duzzanat, deformitás és septumhematoma klinikai értékelésével.
A CT és az ultrahang diagnosztikai teljesítménymutatói magasabbak, mint a röntgenfelvételeké az orrcsonttörések kimutatásában. Azonban általában még ezek az alternatív képalkotó módszerek sem szükségesek. A kontrasztanyag nélküli CT megfelelő lehet az arctrauma kezdeti értékeléséhez, ha az orrcsonttöréseken kívül más törésekre is gyanú merül fel, például a felső állcsont frontális nyúlványát, az arc középső részét vagy a szemüreget érintő törésekre.
Idegentest
A legtöbb orrban található idegentest röntgenfelvételen nem látható, ezért röntgenfelvételek készítése nem ajánlott rutinszerűen olyan betegeknél, akiknél orrban található idegentest gyanúja merül fel. A legtöbb esetet hatékonyan lehet kezelni közvetlen vizualizációval vagy endoszkópos vizsgálattal. Azonban olyan populációkban, ahol a kórelőzmény és a fizikális vizsgálat megbízhatatlan lehet, a diagnózis segítésére röntgenfelvételek készítése javasolt. Ezekben a csoportokban a képalkotás különösen értékes olyan röntgensugár-áteresztő tárgyak azonosításában, mint a gombelemek vagy a mágnesek, amelyeket a károsodás kockázata miatt sürgősen el kell távolítani.
Mandibula
Az alsóállkapocscsont röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumákra, a fertőzésekre és a daganatokra összpontosítanak. Fontos megjegyezni, hogy ez a fejezet kifejezetten az alsóállkapocs felvételeire összpontosít, és nem terjed ki a panorámaröntgen-vizsgálatokra, amelyeket általában a fogazattal kapcsolatos rendellenességek értékelésére tartanak fenn.
Trauma
Az állkapocs traumájának képalkotó vizsgálatához röntgenfelvételek nem ajánlottak. Az első vonalbeli képalkotó vizsgálatnak kontrasztanyag nélküli CT-nek kell lennie. A CT segíthet az állkapocs törés helyének és kiterjedésének jellemzésében, valamint a lehetséges műtéti tervezésben. Zúzódások esetén a CT segíthet a repozícióban és az iatrogén törések megelőzésében. Az ultrahang is szóba jöhet; azonban diagnosztikai teljesítménye a CT-hez képest korlátozott, és a kezelő szakértelmétől és tapasztalatától függ.
Fertőzés
Az állkapocs röntgenfelvételei nem ajánlottak a fertőzés értékeléséhez. Kevés szakirodalom értékeli a röntgenfelvételek diagnosztikai teljesítményét ebben az indikációban. A kontrasztanyaggal végzett CT a javasolt elsődleges vizsgálat a fertőzés kiterjedésének meghatározásához, beleértve a lehetséges tályogképződést és az osteomyelitiszt. Azokban az esetekben, amikor az állkapocs és a szomszédos lágyrészek fertőzésére gyanakodnak, kontrasztanyaggal és anélkül végzett MRI ajánlott.
Neoplazma
Mandibuláris neoplazma gyanúja esetén az állkapocs röntgenfelvétele nem ajánlott. Hiányoznak a röntgenfelvételek diagnosztikai teljesítményét ezen indikációra vonatkozóan alátámasztó bizonyítékok. A kontrasztanyaggal végzett CT a javasolt kezdeti képalkotó vizsgálat, mivel ez képes értékelni a daganatok jelenlétét és agresszivitását. A lágyrészeket is érintő vagy a szomszédos lágyrészekre átterjedt daganatok esetében az MRI jobb értékelést nyújt, azonban ez általában nem része a kezdeti kivizsgálásnak. Az MRI és a CT együttesen 100%-os érzékenységgel és 72%-os specifitással rendelkezik a szájüregi rákok mandibuláris érintettségének diagnosztizálásában.
Arccsontok
Az arccsontok röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumákra, a rögzítőeszközökre, az idegen testekre és a daganatokra összpontosítanak.
Trauma
A röntgenfelvételek általában nem alkalmasak elsődleges vizsgálati módszerként olyan betegeknél, akiknél sérülés gyanúja merül fel. Arc-trauma esetén kontrasztanyag nélküli CT-vizsgálat ajánlott elsődleges vizsgálati módszerként. Korábbi tanulmányok kimutatták, hogy a CT pontosabb a röntgenfelvételeknél a zygomaticomaxilláris komplexum, a zygomatikus ív, a szemüregi aljzat és a felső állcsont falainak töréseinek kimutatásában, akár 100%-os pontossággal.
Fémimplantátumok
A röntgenfelvételek segíthetnek a fémimplantátumokkal kapcsolatos komplikációk azonosításában, ideértve a fémimplantátumok meglazulását, törését vagy helytelen elhelyezkedését az arc régiójában. A röntgenfelvétel általában megfelelő elsődleges képalkotó vizsgálatként olyan betegeknél, akiknél maxillofaciális implantátummal kapcsolatos komplikáció gyanúja merül fel. Ha azonban nincs klinikai aggodalom a posztoperatív komplikációk miatt, a maxillofaciális törések sebészi kezelését követő röntgenfelvétel nem ajánlott rutinszerűen. Röntgenfelvételt végeznek a műtéti tervezéshez is, beleértve a nemi identitás megerősítő műtéteket, a sebész szakorvos belátása szerint.
Idegen test
A röntgenvizsgálat általában az első képalkotó vizsgálat, amelyet a feltételezett röntgensugár-áteresztő idegentestek értékelésére végeznek. Azonban a különböző, nem röntgensugár-áteresztő idegentestek röntgenfelvételen nem jól láthatók, ezért gyakran szükség van más vizsgálati módszerekre, például CT-re vagy ultrahangra. Bonyolultabb esetekben, beleértve a maxillofaciális traumát vagy a feltételezett érsérülést, általában CT-re vagy CT-angiográfiára van szükség. Ezenkívül a penetráló maxillofaciális traumával jelentkező betegeknél közvetlenül CT-t végeznek, így nincs szükség röntgenvizsgálatra.
Neoplazma
Maxillofaciális neoplazma gyanúja esetén a maxillofaciális régió komplex anatómiája miatt a kontrasztanyaggal végzett CT-t részesítik előnyben. A kontrasztanyaggal vagy anélkül végzett MRI további információkat nyújthat, különösen a lágyrészek érintettségének mértékéről.
Sinus
A sinusröntgenfelvételek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a sinusitisre és a daganatos elváltozásokra összpontosítanak.
Sinusitis
A röntgenfelvétel nem megfelelő kezdeti képalkotó módszer az akut vagy krónikus sinusitis értékeléséhez. Számos nemzeti és nemzetközi társaság tett közzé konszenzusos irányelveket, amelyek nem javasolják a röntgenfelvétel használatát a szövődménymentes akut rhinosinusitis diagnosztizálására.
Daganat
A röntgenvizsgálat általában nem megfelelő elsődleges képalkotó módszer a sinus-daganat gyanúja esetén, amelynek vizsgálatához általában kontrasztanyaggal vagy anélkül végzett MRI, illetve kontrasztanyaggal végzett CT a megfelelő. Egy szakértői Delphi-tanulmány hasonlóan konszenzusra jutott a sinus-daganatok képalkotó vizsgálatát illetően, és arra a következtetésre jutott, hogy a paranasalis sinus-daganatok vizsgálatához a CT ajánlott.
Nyak lágyrészei
A nyak lágyrészeinek röntgenfelvételeinek alkalmazására vonatkozó konszenzusos ajánlások az idegen testekre, a fertőzésekre, a traumákra, a daganatokra és a nyelési nehézségekre összpontosítanak.
Idegentest
Az Európai Gasztrointesztinális Endoszkópos Társaság klinikai irányelvei a röntgenfelvétel használatát javasolják a lenyelt, röntgensugár-áteresztő idegen testek értékelésére. Számos más idegen test, például a lenyelt halcsontok azonban gyakran nem jól láthatóak a röntgenfelvételen. A korábbi klinikai irányelvek a CT-t javasolták elsődleges képalkotó vizsgálatként a halcsont-elakadás diagnosztizálására. A CT érzékenysége 90% és 100% között, specifitása pedig 93,7% és 100% között mozog.
Fertőzés
Fujiwara és munkatársai metaanalízise szerint a nyaki röntgenvizsgálat érzékeny (81%) és specifikus (85,7%) módszer a felnőtt betegeknél előforduló epiglottitis diagnosztizálásában. A megfelelő légúti kezelés megkezdését követően azonban a nasopharyngoszkópia vagy a laryngoszkópia segítségével történő közvetlen vizualizáció továbbra is a felnőttkori epiglottitis diagnosztizálásának előnyben részesített módszere. Korábbi tanulmányok beszámoltak a CT magas pozitív prediktív értékéről a garat- és garat mögötti fertőzések értékelésében. Ezért, ha a nasopharyngoscopia vagy a laryngoscopia nem jöhet szóba, vagy késleltetheti az ellátást, képalkotó vizsgálat végezhető – lehetőség szerint előnyben részesítve a CT-t, ha az rendelkezésre áll.
Trauma
A röntgenfelvétel ritkán lehet megfelelő a nyak áthatoló sérüléseinek képalkotó vizsgálatához, különösen fémidegen testek szűrésére. Azonban a CT vagy a CT-angiográfia általában előnyösebb a kezdeti képalkotáshoz, és mindig megfelelőbb, ha érrendszeri sérülés gyanúja merül fel.
Neoplazma
A röntgenfelvétel nem megfelelő a nyaki daganatok vagy a nyirokcsomó-megnagyobbodás kezdeti képalkotó vizsgálatához, amelyekhez a kontrasztanyaggal végzett CT vagy a kontrasztanyaggal vagy anélkül végzett MRI alkalmasabb.
Dysphagia
A röntgenfelvétel nem megfelelő az oropharyngealis dysphagia kezdeti képalkotó vizsgálatához, amelyhez a módosított bárium-nyeléses fluoroszkópia vagy az esophagram alkalmasabb.
Koponya
A koponya röntgenfelvételek alkalmazására vonatkozó konszenzusos ajánlások elsősorban a traumákra, a beültetett eszközökre és a daganatokra összpontosítanak.
Trauma
Tudomásunk szerint nincs olyan releváns szakirodalom, amely alátámasztaná a koponya röntgenfelvételek alkalmazását felnőtt betegeknél fejsérülés esetén, ideértve az akut fejsérüléseket, a rövid távú utánkövetést, valamint a szubakut és krónikus eseteket is. Minden esetben a CT vagy az MRI a megfelelőbb vizsgálati módszer.
Implantátumok
A koponya röntgenvizsgálatot a „shunt-sorozat” részeként a klinikai gyakorlatban általában kezdeti szűrővizsgálatként végzik el, hogy felmérjék a ventrikuloperitoneális shunt katéter mentén előforduló esetleges töréseket, csavarodásokat vagy elszakadásokat. Bár tudatában vagyunk annak, hogy korábbi tanulmányok a shunt-sorozat röntgenvizsgálatának alacsony érzékenységéről (4%–18,7%) számoltak be a ventrikuloperitoneális shunt diszfunkciójának kimutatásában a koponya CT-hez (érzékenység: 54%–87,5%) és a nukleáris orvosi vizsgálatokhoz (érzékenység: 47%) képest, a teljes shunt-sorozat megfelelőségének értékelése túllépte a koponya röntgenfelvételek elemzésének kereteit. Egyébként nincs elegendő bizonyíték a koponya röntgenfelvételek hasznosságára más sebészeti eszközök és orvostechnikai eszközök értékelése során.
Neoplazma
A CT a röntgenfelvételeknél megfelelőbb kezdeti vizsgálati módszer a neoplazmák értékelésére, különösen olyan komplex anatómiai területeken, mint a koponya. Az International Myeloma Working Group teljes test CT-t vagy MRI-t javasol a multiplex myeloma és a kapcsolódó plazmasejt-rendellenességekben szenvedő betegek esetében. Ha azonban teljes test CT vagy MRI nem áll rendelkezésre, a csontvázvizsgálat részeként elvégzett koponya röntgenfelvétel megfelelő lehet.
- - -

 Potential of artificial intelligence for radiation dose reduction in computed tomography
Potential of artificial intelligence for radiation dose reduction in computed tomography










 Á. Morales Santos, J.L. del Cura Rodríguez and N. Antúnez Larranaga
Á. Morales Santos, J.L. del Cura Rodríguez and N. Antúnez Larranaga
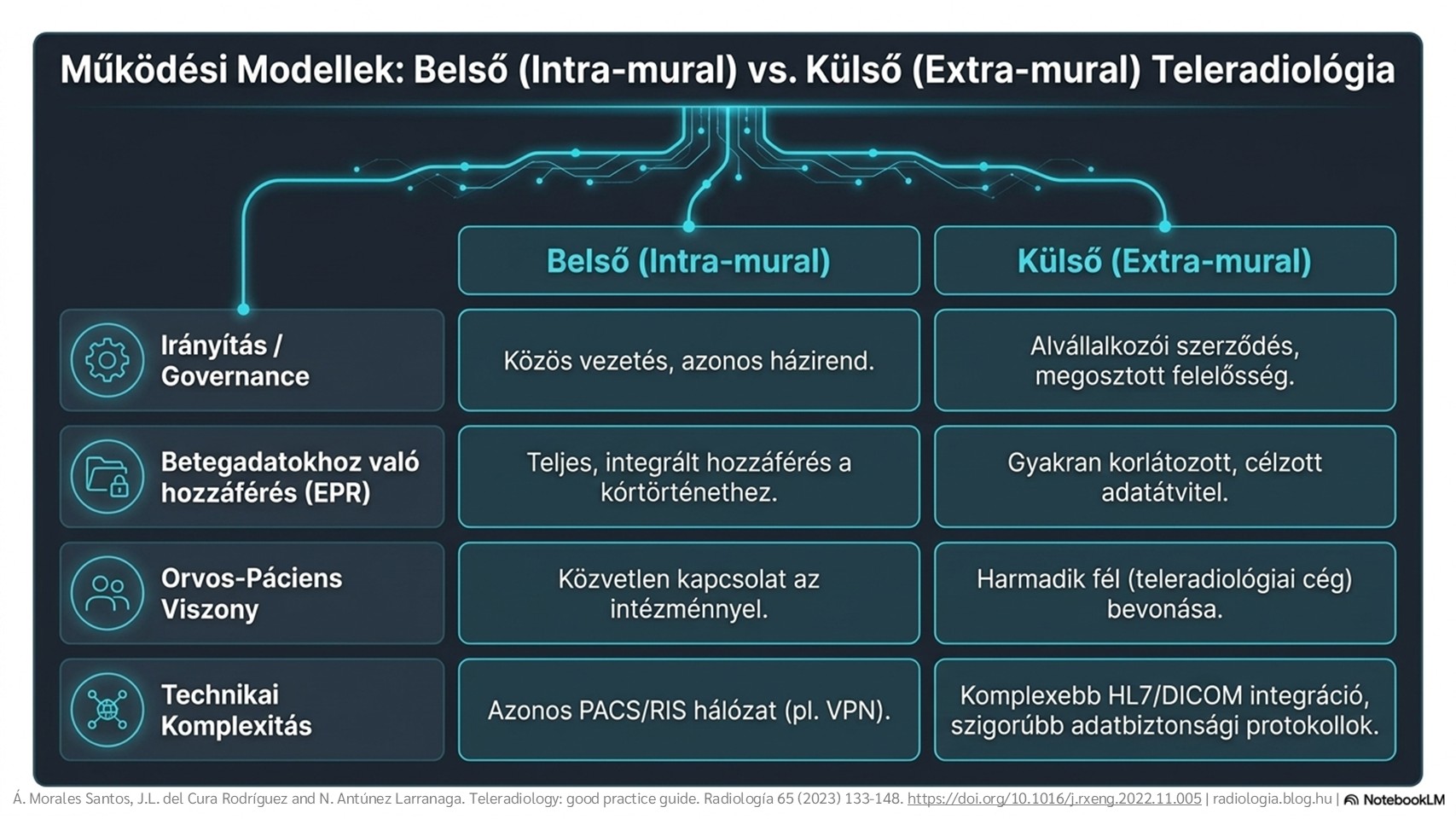
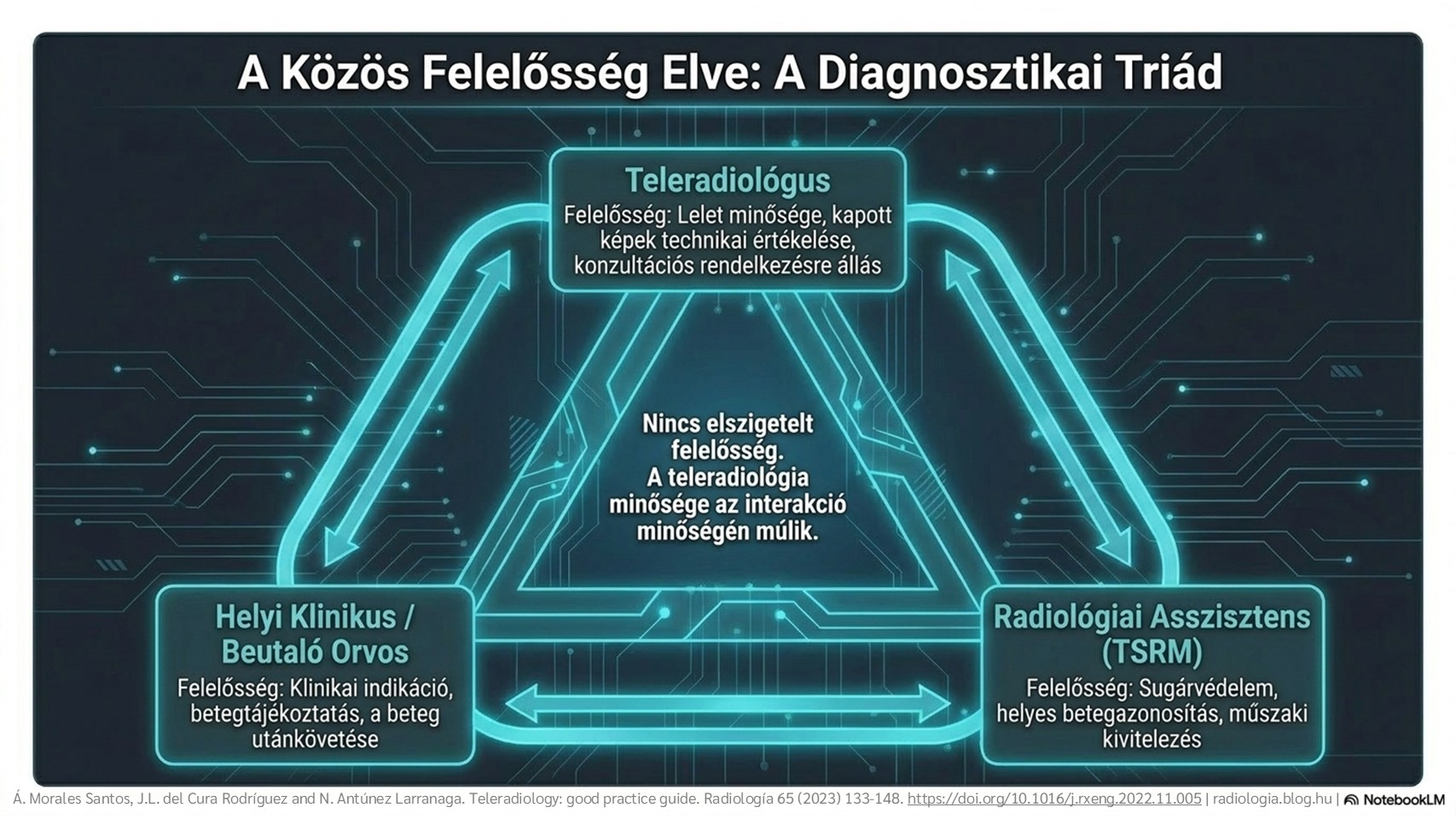
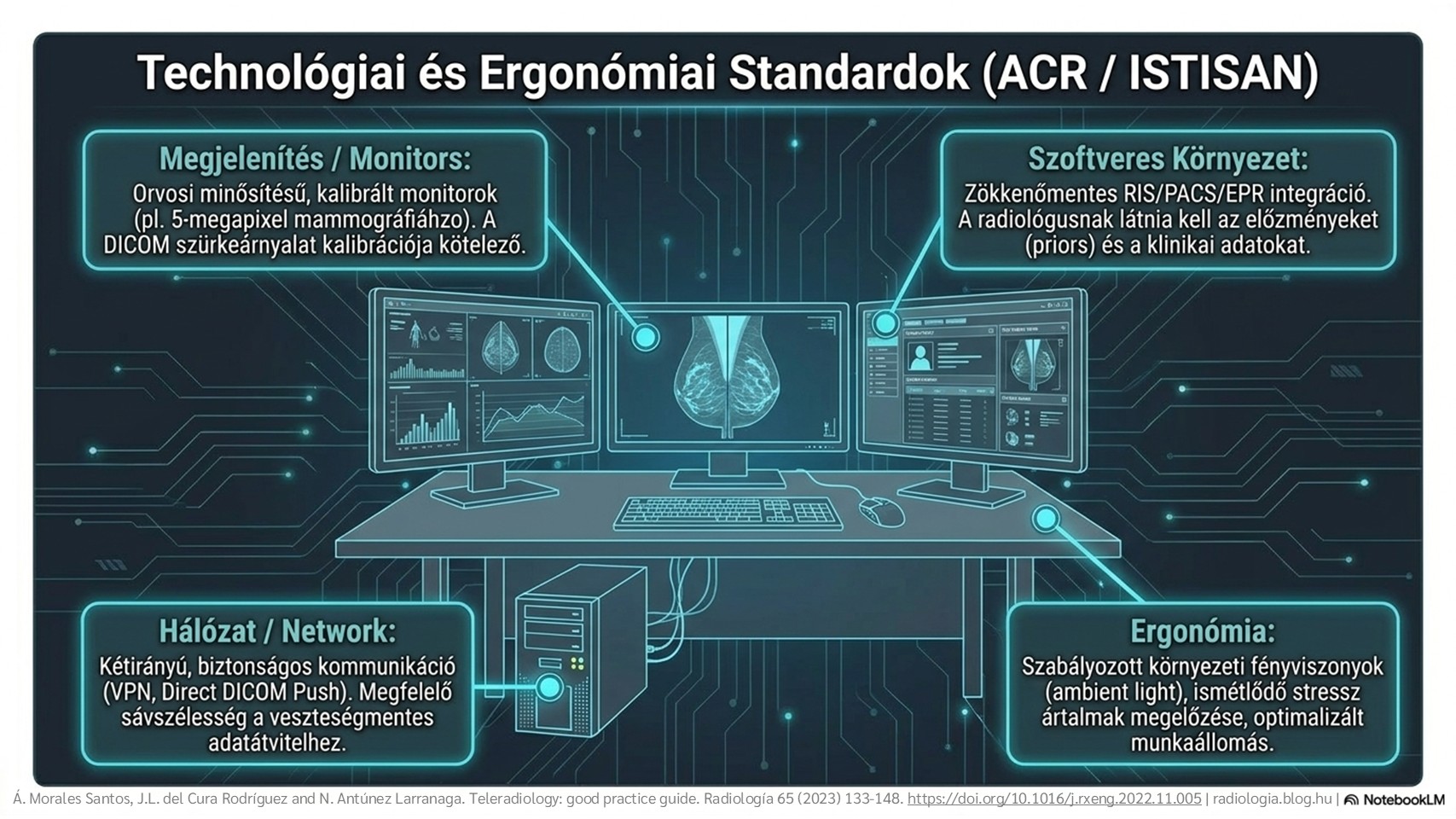
 2. ábra: Kórházon belüli teleradiológia.
2. ábra: Kórházon belüli teleradiológia. 3. ábra: Kórházon kívüli teleradiológia.
3. ábra: Kórházon kívüli teleradiológia. 4. ábra: A teleradiológia fejlődésének szakaszai.
4. ábra: A teleradiológia fejlődésének szakaszai. 2. táblázat: A bevált gyakorlatokról szóló útmutatók áttekintése és elemzése.
2. táblázat: A bevált gyakorlatokról szóló útmutatók áttekintése és elemzése. 5. ábra: A beleegyezési dokumentációban szereplő tartalom.
5. ábra: A beleegyezési dokumentációban szereplő tartalom. 6. ábra: Nemzetközi adatátvitel.
6. ábra: Nemzetközi adatátvitel. 7. ábra: Sugárbiztonsági garanciák és kötelezettségek.
7. ábra: Sugárbiztonsági garanciák és kötelezettségek. 9. ábra: A fantomjelentések büntetőjogi következményei.
9. ábra: A fantomjelentések büntetőjogi következményei. 10. ábra: A termékek árucikké válásának szakaszai.
10. ábra: A termékek árucikké válásának szakaszai.








 Mathias Goyen
Mathias Goyen
 Teodoro Martín-Noguerol Pilar López-Úbeda, Antonio Luna
Teodoro Martín-Noguerol Pilar López-Úbeda, Antonio Luna